TARGET DISEASE 対象疾患
脳動静脈奇形
概要
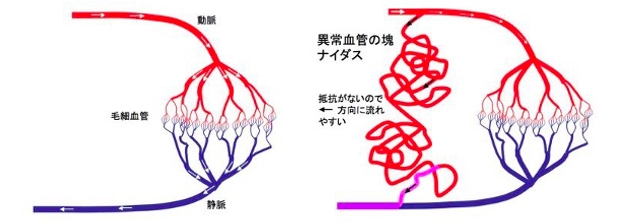
脳を栄養する血液は、動脈--毛細血管--静脈の順番で流れます。毛細血管は細かく枝分かれしており、脳へ栄養分や酸素を送り、老廃物や二酸化炭素を回収しています。
脳動静脈奇形(AVM)とは、脳血管が形成される妊娠初期の胎児の異常により、毛細血管が作られずに動脈と静脈が直接つながってしまう先天性の病気です(図1)。動脈と静脈がつながる部位は通常ナイダスと呼ばれる異常血管の塊となっています。
毛細血管がないので、本来は血管が細かく広がって分散される動脈血液が、高い圧力のまま直接静脈に流れ込み、非常に速い血流がナイダスを少しずつ大きくすることがあります。
また、数は少ないですが、ナイダスを作らずに、動脈から直接太い静脈につながることもあり、これを脳動静脈瘻(pial AVF)と呼びます。脳動静脈奇形の血管は正常血管に比べて壁が弱く破綻しやすいため、脳出血、クモ膜下出血を起こして死亡、または重い後遺症を生じることもあります。
また、毛細血管を通過しない血液は、脳との間で酸素や栄養、老廃物や二酸化炭素の交換ができないため、脳が正常に働けなくなります。このため脳動静脈奇形の発生場所や大きさによっては、てんかん発作や認知症状で見つかることがあります。
原因・症状
生まれつきの病気ですので、原因はありません。脳動静脈奇形は多くは遺伝せず、1人の脳には1か所しかできない場合が多いですが、一部に遺伝性の脳動静脈奇形があります。これはHHT(Hereditary Hemorrhagic Telangiectacia)またはオスラー病といい、脳内に2つ以上の動静脈奇形を持つこともありますし、脳以外の部位の全身に動静脈奇形を持つことがあります。(オスラー病 http://kompas.hosp.keio.ac.jp/contents/000895.html)
症状を出す場合の約40~80 %は脳動静脈奇形が破裂して、くも膜下出血あるいは脳出血となり、麻痺、意識障害、言語障害などを呈します。脳動静脈奇形の出血は、動脈からではなく、静脈性出血である場合が多く、動脈瘤の破裂に比べると程度は軽いと考えられますが、出血量が多い場合は、より重症で死亡する例もあります。小さい脳動静脈奇形の方が出血しやすいといわれています。脳動静脈奇形が破裂する頻度は毎年人口10万人あたり1人です。この数字は脳動脈瘤破裂の約10分の1ですが、よく発症する年齢は20~40歳と20年近く若く、男性が2倍近く多いなどの特長があります。
20~40 %はけいれん発作で発症します。体の一部にけいれんがみられ、だんだん範囲が広がっていくジャクソン型けいれんが多いのですが、突然意識を失い、全身のけいれんが起こり、数十秒程度続く大発作も少なくありません。けいれんは、出血とは逆に、大きい脳動静脈奇形でよくみられます。
脳動静脈奇形のために毛細血管を通らない血液があっても、若い頃は動脈硬化が強くないので、周りの正常血管が脳に血液を送り、脳の働きは正常であるのに対し、加齢に伴って動脈硬化が進行すると、脳が血流不足になりやすいため、精神症状、認知機能低下、手足の麻痺、頭痛などを起こすことがあります。
検査・診断
出血を疑わせる症状やけいれん発作で搬送された患者さんには、まず造影剤を使わない頭部単純CTを撮影します。脳動静脈奇形は単純CTでは淡い白い影で見えることもあるので、注意深く観察しますが、はっきりしない場合もあります。
造影剤を注射してから頭部CTを撮影すると、静脈内に注入された造影剤が心臓を通って脳の動脈へ到達するので、カテーテルを動脈内に挿入しなくても、脳動脈の情報を知ることができます。異常血管の塊や太く拡張した静脈などが造影剤ではっきりと観察できます。CT血管撮影(CTA)という動脈の情報だけを集めて血管だけの画像にすることもできます。現在のCTAは造影剤の流れから血管奇形を通る血流の変化を画像化することも可能です。
MRIでは、脳動静脈奇形に関わる異常血管の血流が信号として認識されずに黒く抜けて見えます。MRIの特長として、脳と脳動静脈奇形の位置関係がよりはっきりとわかることと、CTでは分からないような、かなり古い時期の出血であっても、その痕跡を見つけることができることがあります。血管の情報を集めて、MRAという血管だけの画像も作れます。
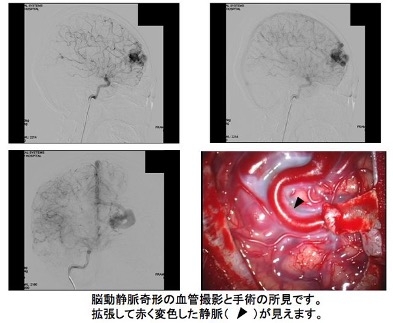
治療方針を考える上では、どの血管から、何本異常血管のどこに注ぎ込んでいるのか、異常血管のどこから血液は出て行くのか、出て行く血管はどの血管で何本あるのか、異常血管の中に動脈瘤など他の異常はないのかなどのより正確な情報が必要です。そのために行うのが脳血管撮影です。これは、カテーテルを太ももの動脈から脳動脈の近くまで誘導して造影剤を注入し、脳血管の状態を調べる検査です。脳血管の中を流れていく造影剤を動脈から静脈まで連続して観察することで、血管の状態、血液の流れ方の情報などが分かります(図2)。
治療法(手術)
けいれん発作が主症状の場合、発作を抑える薬を内服していただきますが、脳動静脈奇形を治療できる薬剤はありません。
脳動静脈奇形を治療せずに放っておいたらどうなるのでしょうか。出血発症例では年間の再出血率は初年で6~18 %、その後年間2~3 %、非出血例では年間出血率が2~4 %、脳動静脈奇形が増大する割合は0.2~2.8 %です。
初回出血で死亡する確率は10 %、再出血の危険性は20 %で、再出血死亡率は13 %,その後の出血による死亡率は20 %です。仮に死亡を免れても、出血で脳が破壊されて後遺症が残ったり、加齢に伴い認知機能低下が出やすかったり、けいれんのコントロールが難しかったり、といった問題が残るため、脳動静脈奇形が発見された場合、出血や症状の進行を予防するために、基本的には何らかの治療を考慮するべきです。
治療には、(1)開頭による脳動静脈奇形摘出術、(2)血管内手術による脳動静脈奇形塞栓術、(3)ガンマナイフがありますが、患者さんの症状が非常に軽い一方で、治療の危険性が高い、と判断した場合 (4)経過観察する場合もあります。
(1) 開頭による脳動静脈奇形摘出術
全身麻酔で頭の皮膚を切り、頭蓋骨を開き、手術顕微鏡を使って脳動静脈奇形に到達し、異常血管と正常血管の境界部分を、金属製の動脈瘤クリップなどで止血して、脳動静脈奇形を摘出する手術です。
脳動静脈奇形の治療としては、最も確実性が高い方法ですが、難しい手術です。
病気の大きさ(大きいものほど難しい)、部位(運動、言語、意識など、脳の重要な働きをしている場所ほど難しい)、出口の場所(脳の深い場所にあるほど難しい)などによって、手術の難しさが変わります。1回の開頭手術で完全な摘出をめざすのが理想ですが、患者さんの安全のために、2段階で手術を行うこともあります。合併症として、脳内出血、脳の腫脹、血管閉塞による脳梗塞、手術中の脳・脳神経の損傷、感染症、痙攣や美容上の問題などがあります。
(2) 血管内治療による脳動静脈奇形の塞栓術
局所麻酔で細いカテーテルを異常血管の入口まで誘導し、動静脈奇形の本体を塞栓物質といわれるもので閉塞させる方法です。
現在では手術が可能な例では、OnyxまたはNBCAといわれる液体塞栓物質で本体を閉塞したうえで、開頭術で摘出を行います。開頭術のリスクを減らし、より安全に摘出するために塞栓術は有用です。
また適した病変の状態の時にはカテーテルのみで脳動静脈奇形をほぼ閉塞でき、手術が必要ない場合もあります。のちに述べる放射線治療と組み合わせる際には、NBCAやOnyxなどの塞栓物質で動静脈奇形の本体の一部を閉塞し、体積を小さくして放射線で治療することにより、放射線治療の効果を高め、安全性を向上させることができます。
(3) ガンマナイフ(特殊な放射線治療)
非常に狭い範囲に、高い線量の放射線を集中的にあてることで、正常脳組織に及ぼす悪影響を最小限に抑え、病気を小さくする治療法です。手術で到達することが難しい場所にある、または、手術で摘出すれば後遺症が出現することが予想される脳動静脈奇形の治療によく適しています。病変のサイズが直径3センチ以下のものが原則として対象になります。
必要とされる入院期間は短く(2泊3日が標準)、患者さんへの負担も開頭手術よりも少ない治療です。
ガンマナイフ照射後、直ちに病変が消えてしまうわけではありません。平均して病変が消失するまでに2~3年かかると考えられています。また平均消失率は、照射後2年で69.8 %、3年で86.3 %です。脳動静脈奇形が消失するのを待っている間は、出血リスクは軽くなりますが可能性は残っています。脳血管撮影で病気が消失した後も、治療前の10分の1ですが、出血の可能性が残っていることも報告されています。1.4 %程度ですが、合併症として、放射線による脳障害が生じる可能性があります。
治療後経過
手術で脳動静脈奇形が完全に摘出された場合にはほぼ再発することはなく、てんかん発作が起きないかなど症状をしばらく観察するだけでよいとされています。
一方、塞栓術のみで治療した場合には後日再発することがありえますので、MRAや血管撮影でのフォローが必要です。ガンマナイフ治療を行った場合には、病変が消失するまでの過程、経過中に生じる可能性がある脳浮腫、また晩期の放射線障害などをMRIを中心とした画像検査で長期にわたり観察していく必要があります。
慶應脳外科としての取り組み(特長)
脳ドックなどで発見された通常の脳動静脈奇形、特殊な遺伝性の脳動静脈奇形や脳動静脈瘻、頭頚部の動静脈奇形などあらゆるタイプの動静脈奇形の診療が可能です。遺伝性が疑われる場合には遺伝子検査が可能です。
脳出血、てんかんなどで発症した場合には、救急センター、神経内科、放射線科、麻酔科、手術センターなどと連携し、救急搬入された患者さんから、脳動静脈奇形が疑われる方を的確に診断、24時間365日治療可能な診療体制を築いています。
開頭手術と脳血管内治療のいずれも対応が可能なハイブリッド手術室を備え、いずれかの治療、または組み合わせたハイブリッド手術を行っています。
慶應大学脳神経外科には開頭摘出術、脳血管内治療の専門家がおり、討議の上最善の治療法を提供しています。慶應義塾大学病院ではガンマナイフ治療は行っていませんが、ガンマナイフ治療が可能な施設と連携をとり、それぞれの治療法を組み合わせた、集学的治療を行っています。
本疾患の脳神経外科 担当医師は
- 秋山武紀(外来:毎週月曜日 午前 金曜日 午後)
- 高橋里史(外来:毎週火曜日 午前 金曜日 午前)
- 水谷克洋(外来:毎週月曜日 午前 金曜日 午前)
- 植田 良(外来:毎週火曜日 午前 第2、4、5土曜日 午前)です。
受診をご希望の患者さんへ
外来受診については、慶應義塾大学病院のホームページ内の「初めて受診する方」に詳細をお示ししておりますが、「予約制」「紹介制」をとらせていただいています。
- 一人一人の患者さんを十分に診察、説明させていただきたく、またお待ちいただく時間を短縮するために、外来は予約制とさせていただいております。
- 予約の際には、ご病状を速やかに把握させていただくため、現在かかりつけの医療機関からの紹介状をお持ちいただくようお願い申し上げます(紹介制)。これまでに受けた検査(MRIやCTなどの画像検査、採血検査など)の結果もお持ちいただけますとたいへん助かります。
- お手数をおかけいたしますが、かかりつけの医療機関から、下記の予約方法で本疾患担当医師の外来を予約していただきたく存じます。
<脳神経外科外来の予約方法>
外来予約窓口:(電話)03-3353-1257 にお電話ください。
※外来予約窓口 受付時間:月~金曜日 8:30~19:00
(土曜日は17:00までの受付となります)
患者さんをご紹介される医療機関のみなさまへ
当院ホームページにご紹介に関する詳細をご説明しています。
こちらよりご確認ください。