TARGET DISEASE 対象疾患
脊索腫
概要
胎児の時に脳の下部からお尻付近まで一筋に走行する構造物を「脊索」といいます。脊索は脊椎(背骨)が形成されていない胎児の体を支える役割を担いますが、胎児が成長していく段階で、脊索の周りには脊椎が形成されていき、脊索は本来なくなっていきます。本来なくなるはずの脊索の一部が頭の中に残り、腫瘍になったものが脊索腫です。
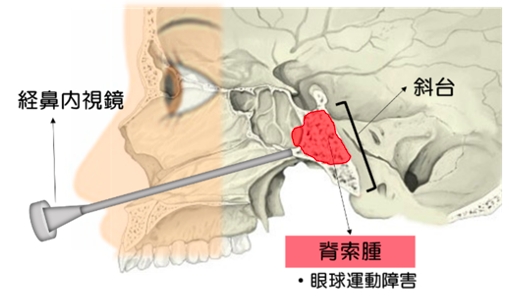
脊索腫は、脊椎や頭蓋底の骨、軟骨近傍から発生します。小児にも成人にもみられます。脳神経外科領域では、斜台という喉の奥の頭蓋骨(頭蓋底)から発生する場合が多く、喉が腫れる、眼球を動かす神経を圧迫して物が二重に見えるなどの症状で発症します。日本の脳腫瘍全国調査によれば、全脳腫瘍の0.5%であり、稀な疾患です。
原因・症状
腫瘍の発生部位により症状が異なりますが、複視(物が二重に見える)を訴えることが多いです。腫瘍が斜台(頭蓋の底の一部)上方にあると視力視野障害を、また斜台下方にあると嚥下障害(飲み込みが悪い)・嗄声(声がかすれる)などを伴うことがあります。さらに腫瘍が大きく鼻腔や咽頭に進展すると、鼻閉(鼻づまり)や嚥下障害などの症状が出現します。
検査・診断
診断には、MRIおよびCTが有用です。画像検査の結果だけでは、軟骨肉腫、悪性腫瘍(副鼻腔がん、リンパ腫など)、浸潤性下垂体腺腫、線維性骨形成異常などのほかの病気と区別することが難しいことがあり、最終的な診断には手術で摘出した腫瘍を直接調べる組織診断が重要となります。
治療法
脊索腫の基本的な治療は手術による摘出です。脊索腫が発生した部位によって、従来は頭蓋骨を開く通常の手術(開頭手術)や、形成外科との合同チームで口の中からアプローチする方法で摘出していましたが、最近は、耳鼻科との合同チームで鼻の穴からアプローチして脳に直接触れずに腫瘍を摘出できる経鼻内視鏡手術(図1)を行うことが最も多くなっています。
一方、脊索腫の多くは、周辺の神経や血管を巻き込んで進展するため、手術によって腫瘍を全て摘出することは困難です。したがって、ほとんどの場合、術後に放射線治療が行われます。
残った腫瘍のサイズが小さく、高い線量が腫瘍局所に照射された場合、比較的良好な治療成績が期待できますが、視神経、脳幹などの重要な神経組織が近接するため通常の放射線治療には限界があります。
そこで、周辺の神経組織への影響を回避して、腫瘍のみに高線量照射が可能な治療法である、ガンマナイフ、サイバーナイフ、重粒子線(炭素イオン)、強度変調放射線治療 (IMRT)などが、それぞれの症例に応じて行われています。しかし、残念ながらそれでも再発する場合があります。
治療後経過
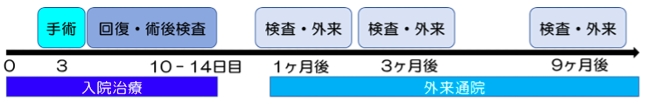
脊索腫の手術治療の流れを図2に示します。手術を行う場合、手術のための入院期間は約2週間です。術前検査として1~2日間、手術後、通常翌日から歩行可能となり、適宜ホルモン検査や画像検査を行って、術後10日間程度で退院です。退院後、定期的に外来通院をしていただきます。
手術による後遺症を最小限にするために摘出しきれなかった腫瘍に対して放射線治療を行う場合には、当科の放射線治療科と連携して治療を行っています。
実績
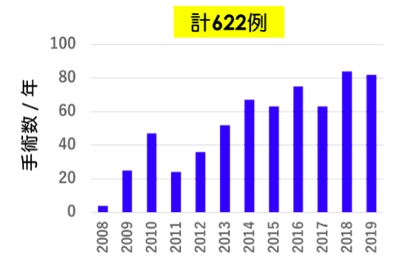
当科では2008年から脳神経外科・耳鼻咽喉科で構成した経鼻内視鏡手術チームを結成し、手術を行っています(図3)。
近年は、年間70例程度、経鼻内視鏡手術を行っており、治療症例数、治療成績の点で、本邦で有数の施設となっています。
慶應脳外科としての取り組み(特長)
脊索腫は頭蓋の底の一部、斜台に多く発生する頭蓋底腫瘍です。当科には、頭蓋底腫瘍の経頭蓋(開頭)手術法を先駆けて開発し、世界の頭蓋底外科を先導してきた伝統があります。その実績を基盤に、最新の経鼻内視鏡手術を導入して、根治性の高い低侵襲手術の技術開発を重ね、頭蓋底腫瘍に対する従来の手術成績を向上させてまいりました。
さらに、大学病院ならではの診療科の垣根を越えたチーム診療体制を構築し、頭蓋底疾患に対する安全で質の高い治療を目指しています。(頭蓋底センター)
脊索腫の手術治療は、主に耳鼻咽喉科との合同チームで経鼻内視鏡手術を行っています。当院では、鼻内操作は耳鼻咽喉科医が、頭蓋内操作は脳神経外科医が行い、それぞれお互いの知識と経験を生かし、安全かつ確実な手術を行うことを心がけています。
また、脊索腫の治療として、手術のほかに必要に応じて放射線治療を行って腫瘍の成長を抑えることも大切です。放射線治療科と連携して放射線治療の必要性を十分に検討したうえで治療を行い、治療後も綿密なフォーローアップを行うなど、関連診療科の豊富な経験と高度な技術を生かしたチーム医療を実践しています。
当科では、手術や放射線治療を行っても再発してしまった脊索腫に対して、患者さんの免疫を脊索腫の腫瘍細胞や腫瘍血管に対して特別な免疫になるように活性化する免疫療法「進行・再発難治性脳腫瘍に対するVEGFR1/2ペプチドワクチン」の臨床試験を行っています。詳しくは当科ホームページの「ワクチン治療」をご覧ください。
本疾患の脳神経外科 担当医師は
-
植田 良
外来:毎週火曜日 午前、第2・4・5土曜日 午前(脳外科外来)です。
ご不明点など、下記お問い合わせフォームに直接ご相談いただけますと幸いです。
本疾患の脳神経外科 担当医師は
植田 良
外来:毎週火曜日 午前、第2・4・5土曜日 午前(脳外科外来)です。
脊索腫に関するご相談は、以下フォームよりお問い合わせください。
受診をご希望の患者さんへ
外来受診については、慶應義塾大学病院のホームページ内の「初めて受診する方」に詳細をお示ししておりますが、「予約制」「紹介制」をとらせていただいています。
- 一人一人の患者さんを十分に診察、説明させていただきたく、またお待ちいただく時間を短縮するために、外来は予約制とさせていただいております。
- 予約の際には、ご病状を速やかに把握させていただくため、現在かかりつけの医療機関からの紹介状をお持ちいただくようお願い申し上げます(紹介制)。これまでに受けた検査(MRIやCTなどの画像検査、採血検査など)の結果もお持ちいただけますとたいへん助かります。
- お手数をおかけいたしますが、かかりつけの医療機関から、下記の予約方法で本疾患担当医師の外来を予約していただきたく存じます。
<脳神経外科外来の予約方法>
外来予約窓口:(電話)03-3353-1257 にお電話ください。
※外来予約窓口 受付時間:月~金曜日 8:30~19:00
(土曜日は17:00までの受付となります)
患者さんをご紹介される医療機関のみなさまへ
当院ホームページにご紹介に関する詳細をご説明しています。
こちらよりご確認ください。