TARGET DISEASE 対象疾患
水頭症
概要
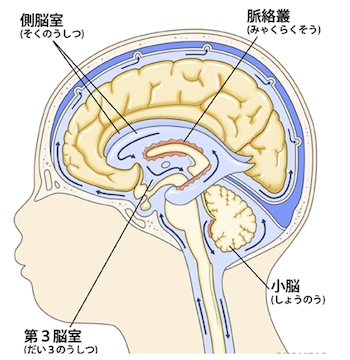
頭蓋内には、髄液とよばれる水があり、脳室という脳内の部屋と、くも膜と脳の間の隙間であるくも膜下腔に貯留しています。髄液は1日に約500mL産生されていますが、主に左右の大脳半球にある側脳室(そくのうしつ)内の脈絡叢で産生され、モンロー孔を通って、第三3脳室に入り、さらに中脳水道を経て第四脳室に到達します。
その後、脳室からくも膜下腔へ出て、脳および脊髄全体のくも膜下腔へ拡がり、最終的に脳表のくも膜顆粒から吸収されて静脈に戻ります。
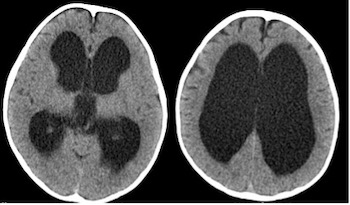
水頭症は、髄液循環が障害されたために、頭蓋内に髄液が過剰に貯留して、頭蓋内圧が高くなった状態です。
原因・症状
原因:
大きく次の2つに分類されます。脳室系に閉塞や狭窄を来し、髄液循環路が障害されて発生する非交通性(閉塞性)水頭症と、髄液循環路の交通は保たれているが、髄液吸収が障害されて発生する交通性水頭症です。
症状:
水頭症の症状は発症する年齢により違いがあります。乳児期においては、頭囲が拡大し、大泉門(前頭部にある頭蓋骨の隙間)の膨隆が認められます。一方、年長児以降では、進行性の頭蓋内圧亢進に伴って、頭痛、嘔気・嘔吐が出現し、さらに進行すると視力障害や意識障害などが生じます。
検査・診断
MRI、CTにより、髄液腔の異常な拡大がみられた場合に、水頭症と診断されます。胎児や新生児の場合、超音波エコーにより診断されることがあります。MRIは、髄液循環に障害が生じている部位の診断に重要な検査です。また、髄液の流れを調べるために、高速MRI撮影によるシネMRIや、腰椎くも膜下腔に造影剤を注入して、経時的にCTを撮影する脳槽造影を行うことがあります。
一方、乳幼児期には頭囲測定が重要です。標準値と比較するだけでなく、頭囲を経時的に測定して、頭囲曲線の上昇を評価することにより頭囲拡大を診断します。
治療法(手術)
治療法は手術しかありません。短絡(シャント)術(図3)と神経内視鏡による第三脳室底開窓術(図4)があります。内服や経過観察で治ることはありません。
シャント術は、過剰な髄液を脳以外の身体の中に誘導して髄液循環を維持する治療法です。脳室腹腔シャント(V-Pシャント)術、脳室心房シャント(V-Aシャント)術、腰椎腹腔シャント(L-Pシャント)術があります。カテーテルの途中に髄液の流れを調節するバルブシステムを挿入しますが、バルブには数多くの種類があり、磁石で調節可能な圧可変式バルブを使う場合もあります。
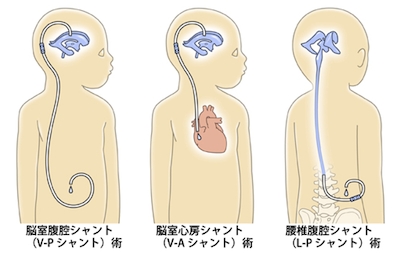
図3:シャント術の種類
一方、第三脳室底開窓術は、神経内視鏡を用いて第三脳室からくも膜下腔へ髄液流出路を形成する治療法です。体内に異物を残さないため、シャント手術に比べて術後の合併症は少ないです。中脳水道狭窄などの非交通性水頭症に対して有効です。
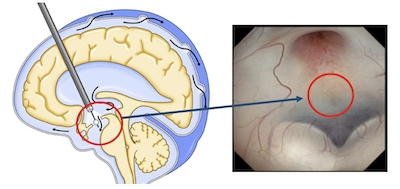
図4:神経内視鏡下第三脳室底開窓術 赤丸が実際の開窓部位(灰白隆起)
治療後経過
基本的に通常と同じ生活を送ることができます。シャントバルブは磁力で圧が変わるものと変わらないものがありますが、前者はMRIなど強力な磁力で変わる場合がありますので、MRI施行後は確認、調整が必要です(どのタイプが入っているかは担当医から説明があります)。
シャントチューブは成長に伴ってカテーテルの長さが足りなくなって抜けたり、断裂したり、閉塞するなど、様々な原因によりシャントが機能不全を起こすことがあります。その場合、頭痛、嘔気・嘔吐などの頭蓋内圧亢進症状に注意が必要です。
また、シャントチューブが感染することがあるため、特にシャントシステムの経路に沿って疼痛、発赤、腫脹などがみられた場合は、すぐに受診してください。
一方、第三脳室底開窓術では、体内に異物を残さないため、シャント手術に比べて術後の合併症は少ないですが、まれに開窓部が閉塞することがあり、急な頭蓋内圧亢進症状には注意が必要です。
実績
年間約40例前後の水頭症手術を行っていますが、その約1/4に内視鏡を用いています。
重篤な周術期合併症は特に認めておりません。慶應脳外科としての取り組み
シャント手術とともに、中脳水道狭窄などの非交通性水頭症や、脳室内にのう胞がたくさんある水頭症に対して、神経内視鏡を使用した開窓術を積極的に行っております。また、すでにシャント手術が行われている患者さんがシャント不全を起こした場合には、神経内視鏡下第三脳室底開窓術が可能か評価し、可能であればシャントを抜去する試みを積極的に行っています。
本疾患の脳神経外科 担当医師は
全ての医師が対応可能です。
本疾患の神経内視鏡下手術の担当医師は
三輪 点
外来:毎週木曜日 午前(脳外科外来)、第2,4金曜日 午前(小児科外来) です。
受診をご希望の患者さんへ
外来受診については、慶應義塾大学病院のホームページ内の「初めて受診する方」に詳細をお示ししておりますが、「予約制」「紹介制」をとらせていただいています。
- 一人一人の患者さんを十分に診察、説明させていただきたく、またお待ちいただく時間を短縮するために、外来は予約制とさせていただいております。
- 予約の際には、ご病状を速やかに把握させていただくため、現在かかりつけの医療機関からの紹介状をお持ちいただくようお願い申し上げます(紹介制)。これまでに受けた検査(MRIやCTなどの画像検査、採血検査など)の結果もお持ちいただけますとたいへん助かります。
- お手数をおかけいたしますが、かかりつけの医療機関から、下記の予約方法で本疾患担当医師の外来を予約していただきたく存じます。
<脳神経外科外来の予約方法>
外来予約窓口:(電話)03-3353-1257 にお電話ください。
※外来予約窓口 受付時間:月~金曜日 8:30~19:00
(土曜日は17:00までの受付となります)
患者さんをご紹介される医療機関のみなさまへ
当院ホームページにご紹介に関する詳細をご説明しています。
こちらよりご確認ください。