TARGET DISEASE 対象疾患
脳動脈瘤
概要
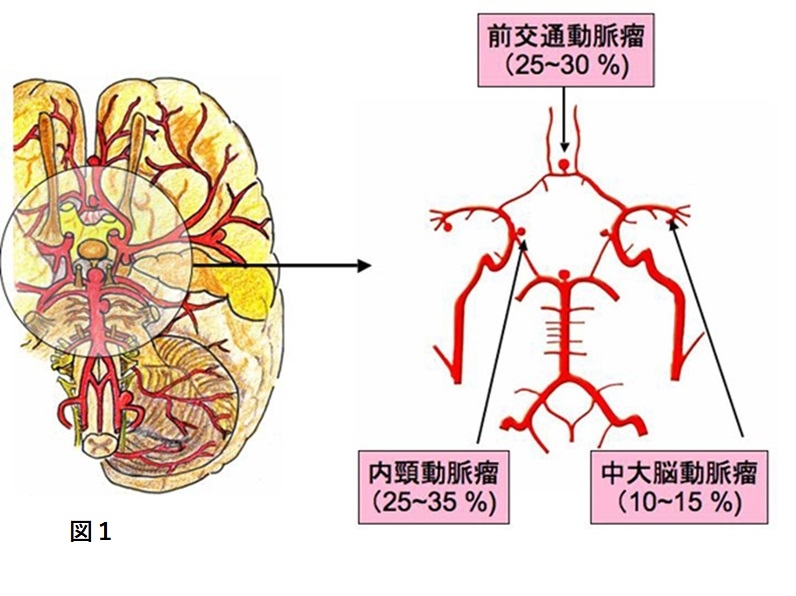
脳動脈瘤(のうどうみゃくりゅう)とは、脳動脈にできた、コブの様に、あるいは、紡錘形にふくれた部分のことをいいます。代表的な発生部位として中大脳動脈、内頚動脈、前交通動脈、脳底動脈などがあり、血管が枝分かれする場所によく出来ます。
2 mm程度の小さいものから25 mm以上の大きなものまで様々ですが、大部分は10 mm未満です。脳動脈瘤ができる原因は明らかではありませんが、高血圧、喫煙、動脈硬化、加齢といった後天的要因や、家族性といった先天的な要因が関わっていると考えられています。
原因・症状
脳動脈瘤は、人口の2~6%に見つかりますが、無症状のことが多く、脳ドックなどでMRI検査を受けて初めて見つかる場合がほとんどです。しかし、脳動脈瘤でもっとも問題になるのは、動脈瘤が破裂し、出血を起こす可能性があることです。
この状態をくも膜下出血と言いますが、約半数は即死あるいは昏睡状態におちいり、辛うじて病院に搬入されて最善の治療を受けたとしても、病前の状態で社会復帰可能なのは、約25 %にすぎない恐ろしい病気です。破裂脳動脈瘤については、くも膜下出血の箇所で解説します。
まれに未破裂脳動脈瘤が脳神経を圧迫して脳神経麻痺をきたすこともあります。内頸動脈瘤が動眼神経を圧迫すると、物が二重に見える、まぶたが閉じて開かない、といった症状が出ますし、視神経を圧迫すれば、視力や視野障害が生じます。神経症状を伴う脳動脈瘤は、サイズも大きいものが多く、破裂の前兆であると考えて、くも膜下出血に準じた治療が必要になります。
検査・診断
脳ドックで行われるのは主にMR 血管撮影(MRA:エムアールエー)です。造影剤やカテーテルを使わずに脳血管を観察できる検査法です。ただし、次に解説する脳血管撮影や CT 血管撮影に比べると描出能がやや劣る場合があり、脳動脈瘤の有無(スクリーニング)や経過観察に用いられることが主な目的になります。
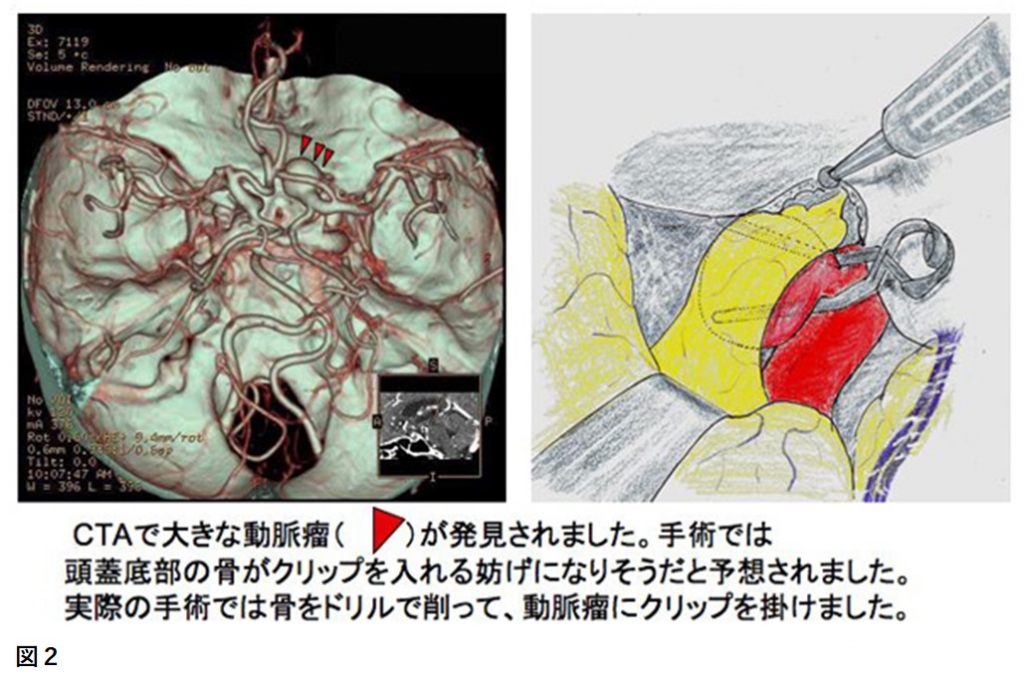
CT 血管撮影(CTA:シーティーエー)は、静脈内に造影剤を急速注入しながら通常の CT検査を行うものです。静脈内に注入された造影剤が心臓を通って脳の動脈へ到達するので、カテーテルを動脈内に挿入しなくても、脳動脈の情報を集めて画像にできる方法です。造影剤によって正確な血管の形を知ることが出来るため、動脈瘤のサイズや形の変化を細かく捉えることが可能です。また、病変と頭蓋骨の関係もわかるため、手術に必要な情報も得られます(図2)。
脳血管撮影は、カテーテルを太ももの動脈から脳動脈の近くまで誘導して造影剤を注入し、脳血管の状態を調べる検査です。脳血管の中を流れていく造影剤を動脈から静脈まで連続して観察することが出来るので、血管の形だけではなく、血液の流れ方の情報も得られる大変に有用な検査方法です。
ただし、造影剤による副作用の可能性に加え、カテーテルによって血管の壁が傷ついたり閉塞したりした場合には脳梗塞を生じる可能性があり、検査後の経過を観察するためにも、当院では入院していただいた上で検査を行っています。
治療法(手術)
脳動脈瘤が発見された場合、治療可能な薬剤はないので、治療方針として経過観察を行うか、手術的治療(開頭手術あるいはカテーテル治療)を行うか、どちらかを選ぶ必要があります。手術的治療を行わなければならない脳動脈瘤は、破裂脳動脈瘤とすでに圧迫などによって神経症状が出てしまっている脳動脈瘤です。
一方、明らかな症状がない未破裂脳動脈瘤の治療方針は、一概に論じることが出来ません。脳動脈瘤が破裂した場合は死亡したり、重い後遺症が生じたりする可能性は決して低くはなく無視できません。しかし一方、どのような治療にも合併症の危険性がありますから、まだ症状が出ていない、あるいは破裂していない脳動脈瘤の治療方針は、慎重に決める必要があります。
重要な点としましては、すべての脳動脈瘤が破裂するわけではないという事実です。2001年から2004年の間のデータを用いて、我が国における脳動脈瘤の破裂率が詳しく調べられました(文献1)。この時の破裂率は全体で年間0.95%でした。つまり、99%の脳動脈瘤は1年という期間では破裂しないということになります。このため破裂していない脳動脈瘤をすべて手術する必要はなく、破裂の危険が高いと考えられる動脈瘤のみを治療できれば良いと考えられます。
破裂の危険が高いと考えられる脳動脈瘤の性質は、 1) 動脈瘤による症状がすでに出ている 2) くも膜下出血の既往がある 3) 経時的な画像診断により動脈瘤の形状や大きさが変化している 4) 最大径が大きい(10ミリ以上) 5) 動脈瘤の壁が不整に突出している(ブレブがある) 6) 前交通動脈瘤 7) 脳底動脈先端部動脈瘤、などです。患者さん側の要因としては 1) 女性 2) 70歳以上 3) 喫煙 4) 高血圧症 5) 家族性 などが関連すると言われています。
日本脳ドック学会では、70歳以下で動脈瘤の最大径が5mm前後よりも大きく、かつ外科的治療の妨げになる条件がない場合には、開頭手術あるいはカテーテル治療を勧めています。ことに10mm前後よりも大きい病変には外科的治療を強く勧めますが、3~4mmの病変、また70歳以上の場合にも動脈瘤の大きさ、形、部位、手術の危険性、患者さんの平均余命などを考慮して、個別に判断することを勧めています。(脳ドックのガイドライン外部リンク参照 http://jbds.jp/)
(1) 経過観察
脳動脈瘤発見から約6ヶ月以内に画像による脳動脈瘤の大きさ、形の変化、の観察を行います。
画像検査で変化がある場合は手術的治療をお勧めします。変化がない場合は、その後少なくとも1年間隔で経過観察を行います。
脳動脈瘤破裂の危険因子である高血圧の治療と禁煙を徹底していただきます。
(2) 脳血管内手術
細いカテーテル(マイクロカテーテル)を脳動脈の中に誘導し、コイルやステントなどの道具(デバイス)を用いて、脳動脈瘤を治療する手術です。もっとも一般的なのは、マイクロカテーテルを瘤の中まで誘導し、プラチナ製のコイルを使って脳動脈瘤の内側から詰めてしまうことで、脳動脈瘤に血液が入らないようにする手術です。マイクロカテーテルとコイルだけでうまく動脈瘤を詰められない場合、コイルを留置する際にステント(金属製の管)を併用したり、最近ではステントのみを利用して動脈瘤を閉鎖することもあります。
患者さんへの負担は少ない治療法なので、高齢者や全身合併症のある患者さんにも行える場合があります。
脳動脈瘤の部位が、カテーテルで到達可能な場合にはほとんどの例が対象となります。
ただし血管の状態や動脈瘤の形状がカテーテル治療に適さない場合には他の治療法(開頭手術)が必要になります。
合併症として、動脈瘤破裂、血管閉塞による脳梗塞、出血性合併症の問題などがあります。合併症の発生率は、開頭手術と大きく変わりませんが、頭を露出していない状態で治療を行うため、治療時に出血が起きると開頭術よりも重症化する可能性があります。
(3) 開頭クリッピング術
全身麻酔で頭の皮膚を切り、頭蓋骨を開き、手術顕微鏡を使って脳動脈瘤に到達し、正常な血管と脳動脈瘤の境界を、金属製の動脈瘤クリップで挟み込んで、脳動脈瘤に血流が入らないようにする手術です。
脳動脈瘤治療の中で、歴史のある確実性の高い手術です。
病変を直接眼で見て治療が出来るので、クリップ位置の細かい調節などが可能です。
合併症として、脳内出血、血管閉塞による脳梗塞、手術中の脳・脳神経の損傷、感染症、痙攣や美容上の問題などがあります。個々の症例で異なりますが、重い合併症は5~10 %程度、死亡する可能性は1 %程度です。
わが国では従来は多くの例で開頭術が行われてきましたが、血管内治療の発展により、近年は治療件数は減少傾向にあります。このため十分な治療経験をもつ医師に開頭クリッピング術を受ける必要があると考えられます。
治療後経過
動脈瘤の残存や再発に対して、定期的に経過観察をする必要があります。血管内治療を行った場合は、基本はMRAでフォローを行い、必要な際に脳血管撮影を行います。
開頭クリッピング術後はMRAでは血管が写りにくいため、CTAで経過観察を行うことが多くなります。血管内治療に比べて、開頭クリッピング術は再発、再治療が少ない傾向があるといわれています。
実績
当施設のメインの術者の脳動脈瘤治療経験数はカテーテル、開頭術合わせて500例以上であり、脳動脈瘤の形状、患者さんの状態を含めて総合判断し、最も安全でありながら、出血予防効果の高い治療法をお勧めしています。
慶應脳外科としての取り組み(特長)
同じ治療効果が期待される場合には負担や痛みの少ないカテーテル治療を優先しますが、確実な治療が必要と判断される場合には適切な開頭術も提案しています。
手術の安全性と確実性を向上させるため、手術中に脳機能を確認するモニターを血管内治療、開頭術いずれもほぼ全例で行っています。
カテーテル治療では安全性を最優先しつつ、確実な治療を行い、治療後早期に安心して入院前と同じ社会生活を送れるよう配慮しています。最新の脳血管撮影装置、最新の治療器具を常にアップデートして使用しています。コイル塞栓、ステントを利用したコイル塞栓、ステントのみでの治療(フローダイバーター)いずれにも対応しています。
開頭術では超音波ドップラーや術中血管撮影を用いた脳血流および動脈瘤消失の確認、神経内視鏡による動脈瘤の奥や裏など顕微鏡では見えない部位の確認、などを必要に応じて行っています。動脈瘤を処置するために頭蓋骨底部の骨を削る必要がある症例では、頭蓋底外科手術と血管内治療の技術を駆使して、安全かつ的確な手術を行っています。巨大脳動脈瘤など、治療が困難な動脈瘤に対しても、バイパス手術を併用した手術的治療法を行っています。
本疾患の脳神経外科 担当医師は
- 秋山武紀(外来:毎週月曜日 午前 金曜日 午後)
- 高橋里史(外来:毎週火曜日 午前 金曜日 午前)
- 水谷克洋(外来:毎週月曜日 午前 金曜日 午前)
- 植田 良(外来:毎週火曜日 午前 第2、4、5土曜日 午前)です。
受診をご希望の患者さんへ
外来受診については、慶應義塾大学病院のホームページ内の「初めて受診する方」に詳細をお示ししておりますが、「予約制」「紹介制」をとらせていただいています。
- 一人一人の患者さんを十分に診察、説明させていただきたく、またお待ちいただく時間を短縮するために、外来は予約制とさせていただいております。
- 予約の際には、ご病状を速やかに把握させていただくため、現在かかりつけの医療機関からの紹介状をお持ちいただくようお願い申し上げます(紹介制)。これまでに受けた検査(MRIやCTなどの画像検査、採血検査など)の結果もお持ちいただけますとたいへん助かります。
- お手数をおかけいたしますが、かかりつけの医療機関から、下記の予約方法で本疾患担当医師の外来を予約していただきたく存じます。
<脳神経外科外来の予約方法>
外来予約窓口:(電話)03-3353-1257 にお電話ください。
※外来予約窓口 受付時間:月~金曜日 8:30~19:00
(土曜日は17:00までの受付となります)
患者さんをご紹介される医療機関のみなさまへ
当院ホームページにご紹介に関する詳細をご説明しています。
こちらよりご確認ください。